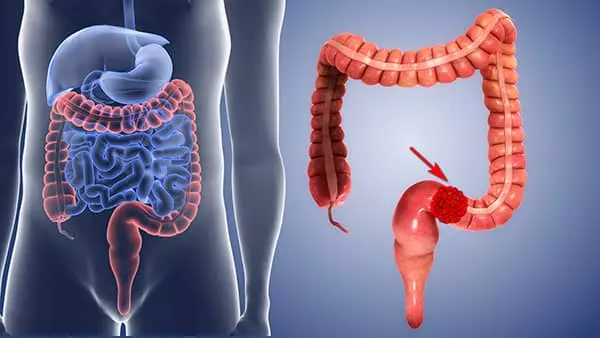
Рак сигмовидной кишки — злокачественное новообразование, которое развивается в толстой кишке. Эта форма рака является одной из самых распространенных и подлежит обязательному вниманию со стороны врачей и пациентов. Важным аспектом в борьбе с этим заболеванием является определение выживаемости, которая зависит от многих факторов, включая стадию заболевания и выбранный метод лечения.
Одним из главных факторов, влияющих на выживаемость пациента с раком сигмовидной кишки, является стадия заболевания. Чем раньше рак сигмовидной кишки обнаружен, тем выше шансы на успешное лечение и полное выздоровление. Важно подчеркнуть, что при ранней стадии заболевания выживаемость выше, поскольку опухоль еще не успела распространиться на другие органы. Поэтому регулярные обследования и скрининги играют важную роль в раннем выявлении рака сигмовидной кишки.
Выбор метода лечения также влияет на выживаемость и прогноз пациентов с раком сигмовидной кишки. Традиционно основными методами лечения являются хирургическое удаление опухоли, химиотерапия и лучевая терапия. Однако в последние годы появились новые методы, такие как иммунотерапия и молекулярные таргетные препараты, которые позволяют более эффективно бороться с раком сигмовидной кишки и увеличивают выживаемость пациентов.
Факторы, влияющие на выживаемость при раке сигмовидной кишки
Стадия рака
Одним из основных факторов, влияющих на выживаемость, является стадия рака. Чем раньше заболевание обнаружено, тем больше шансов на успешное лечение. При раке сигмовидной кишки принято выделять четыре стадии — от I до IV, позволяющие оценить распространение опухоли и наличие метастазов. В ранних стадиях рака, когда опухоль ограничена только сигмовидной кишкой, шансы на выживание обычно выше.
Возраст пациента
Возраст пациента также оказывает влияние на выживаемость при раке сигмовидной кишки. Обычно молодые пациенты имеют более высокую выживаемость, поскольку их организм обычно лучше справляется с лечением и восстановлением после операций. У пожилых пациентов могут быть дополнительные медицинские проблемы, которые осложняют лечение и ухудшают прогноз.
Важно отметить, что эти факторы не являются абсолютными, и прогноз каждого пациента может быть индивидуальным. Все пациенты с диагнозом рака сигмовидной кишки должны обратиться к врачу для детального обсуждения своей ситуации и выбора оптимального лечения.
Ранняя диагностика и обследование
Одним из основных методов ранней диагностики рака сигмовидной кишки является проведение регулярных скрининговых обследований у лиц, входящих в группы повышенного риска. Скрининг позволяет выявить предраковые изменения и опухоли на ранних стадиях, когда они еще мало поддаются пальпации и не вызывают симптомов.
Для обследования пациентов с подозрением на рак сигмовидной кишки применяются различные методы, включая колоноскопию, ректосигмоидоскопию, компьютерную томографию и магнитно-резонансную томографию. Колоноскопия считается золотым стандартом для диагностики рака сигмовидной кишки, так как позволяет визуализировать полость толстого кишечника и взять кусочек ткани для биопсии.
Для ранней диагностики рака сигмовидной кишки также рекомендуется проведение генетического тестирования у лиц, имеющих семейный анамнез данного заболевания. Наличие определенных генетических мутаций может повышать риск развития рака и помогает определить необходимость скрининга и более частого обследования пациентов.
Важным моментом в ранней диагностике рака сигмовидной кишки является осознание возможных симптомов и обращение к врачу вовремя. Среди основных симптомов рака сигмовидной кишки можно выделить: изменение стула, кровянистые выделения, боли в животе, чувство неопорожненности после акта дефекации и ухудшение общего состояния. В случае появления данных симптомов необходимо обратиться к специалисту для проведения обследования и диагностики.
Ранняя диагностика рака сигмовидной кишки является ключевым шагом к успешному лечению и увеличению выживаемости пациентов. Регулярные скрининги, обследование и осознание симптомов позволяют выявлять опухоли на ранней стадии и назначить своевременное лечение, что существенно повышает шансы на выздоровление.
Стадия рака сигмовидной кишки
Стадия 0
На стадии 0 рак сигмовидной кишки ограничен только слизистым слоем кишки и не проникает в другие слои кишечной стенки. В таких случаях пациентам часто рекомендуется удаление опухоли путем полипэктомии, что позволяет полностью излечить рак.
Стадия I
На стадии I рак начинает проникать в более глубокие слои кишечной стенки, но остается ограниченным внутри кишки без распространения на другие органы. Лечение на этой стадии обычно включает хирургическое удаление опухоли с последующей реабилитацией пациента. Хороший прогноз при наличии стадии I рака сигмовидной кишки.
Стадия II
На стадии II рак распространяется на более широкую область сигмовидной кишки, но все еще остается внутри кишки. Лечение на этой стадии обычно включает хирургическое удаление опухоли с последующей химиотерапией или лучевой терапией для уничтожения оставшихся раковых клеток. Прогноз на этой стадии обычно благоприятный, но требуется тщательное наблюдение и дополнительное лечение.
Стадия III
Стадия III рака сигмовидной кишки характеризуется распространением рака на соседние лимфатические узлы. Лечение на этой стадии обычно включает хирургическое удаление опухоли и лимфатических узлов в сочетании с химиотерапией или лучевой терапией для уничтожения возможных метастазов. Прогноз на этой стадии может быть менее благоприятным, но современные методы лечения значительно улучшают выживаемость пациентов.
Стадия IV
На стадии IV рак сигмовидной кишки уже распространился на удаленные от кишки органы и ткани, такие как печень, легкие или кости. Лечение на этой стадии обычно включает хирургическое удаление опухоли в сочетании с химиотерапией, лучевой терапией или иммунотерапией. Прогноз на этой стадии может быть неблагоприятным, но современные методы лечения могут значительно продлить выживаемость и улучшить качество жизни пациентов.
Понимание стадии рака сигмовидной кишки играет важную роль в планировании и предоставлении наиболее эффективного лечения. Важно регулярно проходить обследования и консультироваться с врачом для раннего выявления и лечения рака сигмовидной кишки.
Характер и глубина опухолевого поражения
Рак сигмовидной кишки, как и другие виды рака, может прогрессировать и распространяться по организму. Характер и глубина опухолевого поражения играют важную роль в прогнозе выживаемости пациента и выборе оптимальной стратегии лечения.
Инвазия в ближайшие структуры
Опухолевые клетки рака сигмовидной кишки могут проникать в окружающие ткани и органы, такие как смежные сегменты кишки, брюшной стенки, мочевой пузырь, матку и переднюю стенку тазовой полости. Чем дальше проникновение, тем более неблагоприятный прогноз у пациента и сложнее лечение.
Метастазы в отдаленные органы
Опухолевые клетки могут также распространяться по кровеносным и лимфатическим сосудам, достигая отдаленных органов, таких как печень, легкие и кости. Это называется метастазированием. Наличие метастазов существенно снижает шансы на выживаемость и требует системного подхода к лечению, включая химиотерапию и лучевую терапию.
Важно отметить, что степень инвазии и наличие метастазов обычно определяются при помощи различных методов обследования, таких как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ). Эти методы помогают определить распространение рака и помогают врачам принять решение о выборе наиболее эффективного лечения.
Общее состояние пациента и возраст
Возраст пациента также играет роль в прогнозе выживаемости. Обычно, у пациентов более молодого возраста наблюдается лучшая выживаемость, поскольку они чаще имеют более высокую общую физическую подготовку и меньше числа сопутствующих заболеваний.
Однако, возраст не является единственным показателем выживаемости. Даже у пожилых пациентов может быть хороший прогноз, если их общее состояние здоровья достаточно хорошее.
Возможные факторы, влияющие на общее состояние пациента:
- Наличие сопутствующих заболеваний, таких как диабет, сердечная недостаточность или хронические заболевания органов пищеварения.
- Наличие метастазов в других органах или лимфатических узлах.
- Характер и стадия рака сигмовидной кишки, включая размер опухоли и число пораженных узлов.
- Состояние иммунной системы пациента.
Возрастные группы и прогноз выживаемости:
Возрастные группы могут быть разделены на следующие:
- Молодые пациенты (до 40 лет).
- Пациенты среднего возраста (40-64 года).
- Пожилые пациенты (старше 65 лет).
Статистика показывает, что молодые пациенты имеют наиболее благоприятный прогноз выживаемости. Однако, у пациентов среднего и пожилого возраста также есть шансы на выживание, особенно если их общее состояние здоровья хорошее и они успешно проходят лечение.
В любом случае, при определении прогноза выживаемости у пациента с раком сигмовидной кишки, необходимо учитывать не только возраст, но и множество других факторов, включая общее состояние здоровья и стадию рака.
Наличие метастазов и их локализация
Рак сигмовидной кишки, как и любая другая форма рака, может распространяться на другие органы и ткани в организме (метастазировать). Наличие метастазов влияет на прогноз и выживаемость пациента.
Рак сигмовидной кишки может давать метастазы как в соседние лимфатические узлы и органы, так и в отдаленные области организма. Чаще всего метастазы обнаруживаются в брюшинной полости, печени, легких и костях.
Метастазы в лимфатических узлах
Лимфатические узлы являются частым местом распространения рака сигмовидной кишки. Метастазы в лимфатических узлах могут быть обнаружены как в близлежащих регионарных узлах (например, в брюшной полости), так и в отдаленных лимфатических узлах по всему телу.
Метастазы в лимфатических узлах негативно влияют на прогноз и выживаемость пациента, так как указывают на более активное распространение раковых клеток в организме.
Метастазы в других органах
Рак сигмовидной кишки может поражать и другие органы в организме, что значительно ухудшает прогноз и выживаемость пациента. Часто метастазы обнаруживаются в печени, легких и костях.
Метастазы в печени являются одними из наиболее распространенных и серьезных. Рак сигмовидной кишки может распространяться в печень через портальную вену, что приводит к образованию множественных участков поражения и значительно ограничивает возможности лечения.
Метастазы в легких также являются серьезным осложнением рака сигмовидной кишки. Они могут возникать как отдаленные метастазы через кровь или лимфу, так и через прорастание раковых клеток из сигмовидного отдела кишки в бронхиальное дерево.
Метастазы в костях могут вызывать сильную боль и ухудшить качество жизни пациента. Они могут возникать через кровь или лимфу, а также через прорастание раковых клеток из сигмовидного отдела кишки в кости.
Индивидуальная чувствительность к лечению
Уровень выживаемости при раке сигмовидной кишки может существенно различаться у разных пациентов. Это связано с индивидуальной чувствительностью к определенным методам лечения.
Химиотерапия. Один из основных методов лечения рака сигмовидной кишки — химиотерапия. В зависимости от генетических особенностей и общего состояния пациента, эффективность химиотерапии может быть разной. Некоторым пациентам химиотерапия помогает существенно продлить жизнь и улучшить качество жизни, в то время как у других она может быть менее эффективной.
Радиотерапия. Радиотерапия также может оказывать различное влияние на выживаемость при раке сигмовидной кишки. У некоторых пациентов она способна значительно повысить шансы на выживание, в то время как у других может быть менее эффективной или вызывать сильные побочные эффекты.
Иммунотерапия. Недавно введенным в лечение рака сигмовидной кишки методом является иммунотерапия. Он направлен на активацию иммунной системы организма для борьбы с опухолевыми клетками. Однако, эффективность иммунотерапии может различаться у разных пациентов в зависимости от их иммунной системы и особенностей опухоли.
Важно понимать, что каждый пациент уникален и требует индивидуального подхода к лечению. Определение чувствительности к различным методам лечения может быть достигнуто через проведение специальных генетических исследований, обследование пациента и анализ его истории болезни.
Чтобы определить наиболее эффективные методы лечения для каждого пациента, важна многопрофильная команда специалистов, включающая онкологов, генетиков, радиологов и других медицинских специалистов.
Оптимальные терапевтические подходы
Оптимальное лечение рака сигмовидной кишки включает в себя комбинацию различных методов, которые могут быть применены в зависимости от стадии рака, общего состояния пациента и других факторов. В основе лечения обычно лежит хирургическое вмешательство, которое может включать удаление опухоли или части кишки.
После операции может проводиться химиотерапия или лучевая терапия для уничтожения оставшихся злокачественных клеток и предотвращения рецидива. Отбор режима химиотерапии или лучевой терапии зависит от индивидуальных особенностей пациента и наличия метастазов.
Одним из важных аспектов успешного лечения является своевременное обнаружение и диагностика рака сигмовидной кишки. Регулярные обследования, включая колоноскопию и другие исследования, позволяют выявить заболевание в ранней стадии, когда шансы на успешное лечение значительно выше.
Помимо хирургии, химиотерапии и лучевой терапии, пациентам также может быть предложена поддерживающая терапия, включающая правильное питание, физическую активность, психологическую поддержку и другие методы, которые могут улучшить качество жизни и укрепить иммунную систему.
Важно отметить, что каждый случай рака сигмовидной кишки уникален, и лечение должно быть индивидуальным. Оптимальные терапевтические подходы определяются только после тщательного изучения конкретной ситуации и обсуждения с врачом.
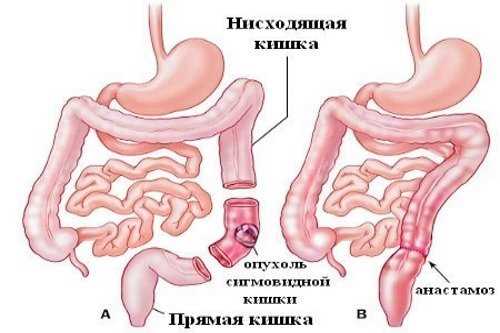
Хирургическое вмешательство и его объем
При ранних стадиях рака сигмовидной кишки часто достаточно проведения эндоскопической полипэктомии или мукозэктомии, при которых удаляется только поверхностный опухоль. Эти методы не требуют крупных разрезов и позволяют быстро восстановить нормальные функции кишечника.
У пациентов с удаленным сигмоидным отделом кишки и наличием анастомозированной резекции, возможно образование некрожизнеобъемлющей тромбоэмболии. Такие пациенты требуют специальной постоперационной терапии для профилактики данного нежелательного осложнения.
Объем операции зависит от степени распространенности опухоли, наличия метастазов в лимфатических узлах и соседних органах. В сложных случаях может потребоваться удаление части толстой кишки вместе с маткой, придатками, мочевым пузырем или другими органами.
Важно отметить, что успех хирургического вмешательства и прогноз выживаемости пациента напрямую зависят от опыта и квалификации хирурга, а также от доступности современного оборудования и технологий.
Прогноз и выживаемость в зависимости от терапии
Прогноз и выживаемость пациентов с раком сигмовидной кишки сильно зависят от проведенной терапии. Возможные методы лечения включают хирургическое вмешательство, лучевую терапию и химиотерапию. Выбор оптимальной терапии основан на стадии заболевания, общем состоянии пациента и наличии метастазов.
Хирургическое вмешательство
Хирургическое удаление опухоли является основным методом лечения рака сигмовидной кишки. В зависимости от стадии заболевания, могут быть использованы разные хирургические подходы: от удаления только опухоли до резекции сегментов кишки и лимфатических узлов. Успешность операции и прогноз зависят от качества хирургической техники, распространенности опухоли и способности удалить все пораженные ткани.
Лучевая терапия
Лучевая терапия может быть назначена как до, так и после хирургического вмешательства. Целью лучевой терапии является уничтожение оставшихся раковых клеток и предотвращение рецидива. Доза лучевого облучения и продолжительность курса зависят от стадии заболевания и общего состояния пациента.
Химиотерапия
Химиотерапия может использоваться в сочетании с хирургическим вмешательством или в качестве основного метода лечения для уничтожения раковых клеток. Препараты, применяемые в химиотерапии, вводятся через вену и распространяются по всему организму. Они способны уничтожать раковые клетки, как в пораженной области, так и в метастазах. Продолжительность и интенсивность химиотерапии зависит от стадии заболевания и общего состояния пациента.
Общая выживаемость при раке сигмовидной кишки зависит от множества факторов, включая стадию заболевания, размер опухоли, наличие метастазов и выбранный метод лечения. Раннее выявление и комбинированный подход к лечению, включая хирургическое вмешательство, лучевую терапию и химиотерапию, могут значительно улучшить прогноз и выживаемость пациента.
Профилактика рецидивов и метастазов
После успешного лечения рака сигмовидной кишки очень важно принимать меры для предотвращения рецидивов и метастазов. Важную роль в профилактике играет систематическое наблюдение пациента после операции. Регулярные посещения врача и проведение необходимых исследований помогают выявить рецидивы или появление метастазов в досрочной стадии.
Ключевым моментом в профилактике является соблюдение здорового образа жизни. Это включает в себя регулярные физические упражнения, правильное питание и отказ от курения. Физическая активность помогает укрепить иммунную систему организма, а здоровое питание профилактирует ожирение и другие заболевания, которые могут способствовать развитию рецидивов и метастазов.
Большое внимание стоит уделить поддержанию нормального веса. Избыточный вес и ожирение являются факторами риска для развития многих типов рака, включая рак сигмовидной кишки. При этом ожирение также может способствовать возникновению рецидивов и метастазов. Поэтому важно следить за своим весом и в случае необходимости принять меры для его снижения.
Для пациентов с высоким риском рецидивов и метастазов может потребоваться дополнительное лечение или профилактические меры. Врач может рекомендовать проведение дополнительных химиотерапевтических или лучевых процедур для снижения риска возникновения рецидивов или метастазов. Также могут быть предложены постоянное наблюдение или регулярное проведение специальных исследований для выявления и контроля возможных рецидивов.
Важные моменты:
- Регулярное наблюдение после операции
- Здоровый образ жизни – физические упражнения и правильное питание
- Поддержание нормального веса
Дополнительные профилактические меры:
- Дополнительные химиотерапевтические или лучевые процедуры
- Постоянное наблюдение или проведение специальных исследований
Реабилитация и послеоперационный уход
Основными моментами реабилитационного периода являются:
| 1 | Питание |
|---|---|
| 2 | Физическая активность |
| 3 | Лекарственная терапия |
| 4 | Психологическая поддержка |
| 5 | Возможность работы и возвращение к нормальной жизни |
Питание играет важную роль в восстановлении организма. Рекомендуется придерживаться диеты, богатой белками, витаминами и минералами. Некоторые продукты могут быть временно исключены из рациона пациента на определенный период времени. Рекомендации по питанию обязательно должен назначить врач-онколог или диетолог.
Физическая активность помогает восстановлению тонуса мышц и функций организма после операции. Врач будет рекомендовать индивидуальную программу физических упражнений, которую необходимо выполнять. Важно избегать излишнего напряжения, особенно в период начальной реабилитации.
Лекарственная терапия может включать назначение болеутоляющих, противовоспалительных или антибиотических препаратов. Длительность приема и дозировка препаратов должны соблюдаться в точности по указанию врача.
Психологическая поддержка имеет большое значение, особенно для пациентов, переживших операцию на прямой кишке. Общение с психотерапевтом, посещение групповых занятий и участие в специализированных программам помогут пациенту справиться с эмоциональными трудностями и вернуться к активной жизни.
Возможность работы и возвращение к нормальной жизни после операции варьируют в зависимости от степени тяжести рака и индивидуальных особенностей пациента. Врач должен индивидуально оценить, когда пациент может приступить к работе и какие ограничения ему необходимо соблюдать.
Обратившись за помощью к специалистам и правильно выполняя медицинские рекомендации, пациенты могут достичь успешной реабилитации и вернуться к полноценной жизни после операции по удалению рака сигмовидной кишки.
Поддерживающая терапия и контроль состояния
Для улучшения качества жизни пациента и поддержания его состояния после лечения рака сигмовидной кишки рекомендуется применение поддерживающей терапии и регулярный контроль состояния.
Основными целями поддерживающей терапии являются:
- снижение вероятности рецидива рака;
- контроль или снижение побочных эффектов лечения;
- улучшение психологического и эмоционального благополучия пациента;
- поддержание оптимального питания и восстановление нормального обмена веществ;
- предупреждение и лечение осложнений после операции или химиотерапии.
Поддерживающая терапия может включать в себя:
- регулярную медицинскую консультацию и обследование;
- реабилитационные программы, направленные на восстановление физической активности;
- психологическую поддержку и консультации;
- диетическое питание и нутриционную поддержку;
- лекарственную терапию для снижения побочных эффектов или предотвращения возникновения осложнений.
Важным аспектом в поддерживающей терапии является регулярный контроль состояния пациента. Это включает в себя:
- мониторинг биохимических показателей крови и функции органов;
- регулярные обследования для выявления рецидивов или метастазов;
- консультации онколога и других специалистов.
Такой подход позволяет своевременно выявлять и лечить возможные осложнения, контролировать состояние пациента и предотвращать рецидивы рака сигмовидной кишки.