Острый миелобластный лейкоз (ОМЛ) представляет собой злокачественное новообразование, которое происходит из незрелых клеток кроветворной системы, называемых миелобластами. Это распространенное заболевание, среди различных форм лейкемии, и оно имеет свои собственные характеристики и симптомы.
Картина крови при ОМЛ может быть довольно типичной. При анализе крови можно обнаружить повышенное количество миелобластов, что является основным признаком этого заболевания. Эти незрелые клетки могут занимать значительную часть всего клеточного состава крови и вытеснять здоровые кровяные компоненты.
Кроме того, наблюдаются другие изменения в картинах крови, такие как низкий уровень эритроцитов, тромбоцитов и нейтрофилов. Возможно также появление анемии, тромбоцитопении и ненормальных форм нейтрофилов. Эти изменения свидетельствуют о нарушении нормального функционирования костного мозга и его способности производить здоровые клетки крови.
Симптомы острого миелобластного лейкоза
- Слабость и утомляемость.
- Повышение температуры тела.
- Потерю аппетита и похудание.
- Частые инфекции, которые не откликаются на лечение.
- Частые кровотечения и синяки на коже.
- Болезненные опухоли в области живота или костей.
- Увеличение лимфатических узлов и селезенки.
- Симптомы, связанные с поражением нервной системы (головные боли, головокружение, нарушения зрения или слуха).
Количество и интенсивность симптомов могут варьировать в зависимости от стадии и распространенности заболевания. В связи с этим необходимо обратиться к врачу при наличии необычных и продолжительных симптомов.
Причины и факторы риска развития заболевания
| Фактор риска | Описание |
|---|---|
| Генетические аномалии | ОМЛ может быть вызван генетическими изменениями, такими как хромосомные аномалии (например, транслокация между хромосомой 9 и 22, известная как филадельфийская хромосома), мутации определенных генов или синдромы, связанные с наследственными предрасположенностями к онкологическим заболеваниям. |
| Предшествующие заболевания и состояния | Некоторые предшествующие состояния, такие как миелодиспластический синдром или миелопролиферативные заболевания, могут увеличить риск развития ОМЛ. Возможно, что эти состояния могут привести к накоплению мутаций в кроветворных клетках и последующему развитию лейкоза. |
| Излучение и химические вещества | Длительное воздействие высоких уровней ионизирующего излучения (например, рентгеновское облучение или радиационные аварии) может повысить риск развития ОМЛ. Также некоторые химические вещества, например, бензол (присутствующий в некоторых рабочих средах), могут быть связаны с повышенным риском этого заболевания. |
| Гендер и возраст | ОМЛ чаще диагностируется у мужчин, чем у женщин. Возраст также играет роль, поскольку риск заболеть данным типом лейкоза растет с возрастом, особенно после 40 лет. |
| Генетическая предрасположенность | Если у вас есть близкие родственники, у которых был диагностирован ОМЛ или другие типы лейкоза, у вас может быть повышенный риск развития этого заболевания. |
Важно понимать, что наличие одного или нескольких факторов риска не означает непременное развитие ОМЛ. Большинство людей, у которых имеются данные факторы, не страдают от этой формы лейкоза. Тем не менее, знание причин и факторов риска развития ОМЛ может помочь в понимании возможных механизмов развития заболевания и найти способы его профилактики и лечения.
Диагностика острого миелобластного лейкоза
1. Анализ крови: В процессе анализа крови обычно оценивается количество ненормальных клеток, таких как миелобласты, в крови. Кроме того, проводится подсчет лейкоцитов, эритроцитов и тромбоцитов. Анализ крови может также включать изучение морфологии клеток с использованием микроскопии и цитохимических методов.
2. Костномозговая биопсия: Этот метод позволяет исследовать состояние костного мозга и выявить наличие измененных клеток. В процессе костномозговой биопсии производится взятие образца костного мозга из грудины или тазовой кости с последующим его анализом в лаборатории.
3. Цитогенетический анализ: Цитогенетический анализ позволяет выявить особенности хромосомного аппарата клеток костного мозга. В результате анализа можно обнаружить определенные хромосомные аномалии, которые характерны для острого миелобластного лейкоза.
4. Молекулярно-генетический анализ: Этот метод позволяет исследовать наличие специфических генетических изменений в клетках костного мозга. Молекулярно-генетический анализ может быть полезен для определения подтипа ОМЛ и прогнозирования прогрессирования заболевания.
Все эти методы диагностики обычно используются в комбинации для подтверждения диагноза острого миелобластного лейкоза и определения стадии заболевания.
Стадии развития острого миелобластного лейкоза
Стадия 1: Пролиферация клеток
В этой стадии происходит не контролируемая пролиферация незрелых миелобластов в костном мозге. Количество аномальных клеток быстро увеличивается, что приводит к ухудшению состояния пациента.
Стадия 2: Накопление аномальных клеток
Аномальные миелобласты начинают накапливаться в костном мозге и периферической крови. В этой стадии пациент может испытывать учащенное сердцебиение, бледность, слабость и повышенную утомляемость.
Стадия 3: Инфильтрация клеток
Аномальные миелобласты начинают инфильтрировать другие органы и ткани, такие как лимфатические узлы, печень и селезенка. Пациент может испытывать боль или дискомфорт в соответствующих областях тела.
Стадия 4: Распространение клеток в крови
В этой стадии аномальные миелобласты распространяются по всему организму через кровь. Это может привести к образованию опухолей и симптомам, связанным с поражением различных органов.
Стадия 5: Рецидив
После лечения острого миелобластного лейкоза может наступить рецидив болезни. В этой стадии аномальные клетки повторно начинают прогрессировать, что требует дальнейшего лечения и наблюдения.
Следует отметить, что эти стадии имеют общую концептуальную основу, но точные признаки и характеристики каждой стадии могут отличаться в зависимости от индивидуального случая.
Лечение острого миелобластного лейкоза
Основным методом лечения ОМЛ является индукционная химиотерапия. В процессе индукционной терапии пациенту вводятся препараты цитостатической терапии, которые направлены на уничтожение злокачественных клеток крови. Этот этап лечения может длиться несколько недель, и за это время может потребоваться госпитализация пациента.
После достижения ремиссии проводится консолидационная терапия. Она включает в себя повторные курсы химиотерапии, которые помогают добиться полного и устойчивого исчезновения злокачественных клеток. В некоторых случаях может быть необходима трансплантация костного мозга или гемопоэтических стволовых клеток, что обеспечивает пациенту новое, здоровое костномозговое поле.
Важным компонентом лечения ОМЛ является поддерживающая терапия. Она направлена на поддержание нормального функционирования организма, усиление иммунитета и предотвращение осложнений. В процессе поддерживающей терапии пациентам могут назначаться противовирусные, антибактериальные и противогрибковые препараты, а также препараты, улучшающие состояние крови и костного мозга.
Кроме того, пациентам с ОМЛ могут быть предложены таргетированные препараты, которые направлены на подавление определенных молекулярных мишеней в злокачественных клетках. Такие препараты помогают более точно атаковать опухоль и могут использоваться как дополнительное лечение в сочетании с химиотерапией и излучением.
Прогноз и возможные осложнения
Благодаря современным методам лечения, включая химиотерапию, трансплантацию костного мозга и таргетированную терапию, значительно улучшился прогноз для пациентов с острым миелобластным лейкозом. Однако острый миелобластный лейкоз может быть очень агрессивным и быстро прогрессировать, поэтому раннее обнаружение и лечение играют критическую роль в прогнозе и выживаемости.
Возможные осложнения
Пациенты с острым миелобластным лейкозом могут столкнуться с рядом осложнений в результате самого заболевания и его лечения. Некоторые из возможных осложнений включают:
| Осложнение | Описание |
|---|---|
| Инфекции | Снижение числа нормальных белых кровяных клеток может сделать пациента более восприимчивым к инфекциям. Необходима профилактика и наблюдение за инфекциями. |
| Кровотечение | Снижение числа тромбоцитов может привести к проблемам с кровотечением, такими как ссадины, кровоподтеки и носовые кровотечения. Контроль числа тромбоцитов и предоставление поддержки могут быть необходимы. |
| Анемия | Низкое количество эритроцитов может привести к анемии, что может вызвать слабость, усталость и одышку. Пациент может нуждаться в трансфузиях крови или эритропоэтиновых препаратах. |
| Осложнения в органах | Острый миелобластный лейкоз может поражать различные органы, такие как печень, легкие и почки, что может вызывать различные осложнения, включая нарушение их функций. |
Это только некоторые из возможных осложнений, связанных с острым миелобластным лейкозом. Важно обращаться к врачу и получать регулярное наблюдение для раннего выявления и управления осложнениями.
Поддерживающая терапия и реабилитация
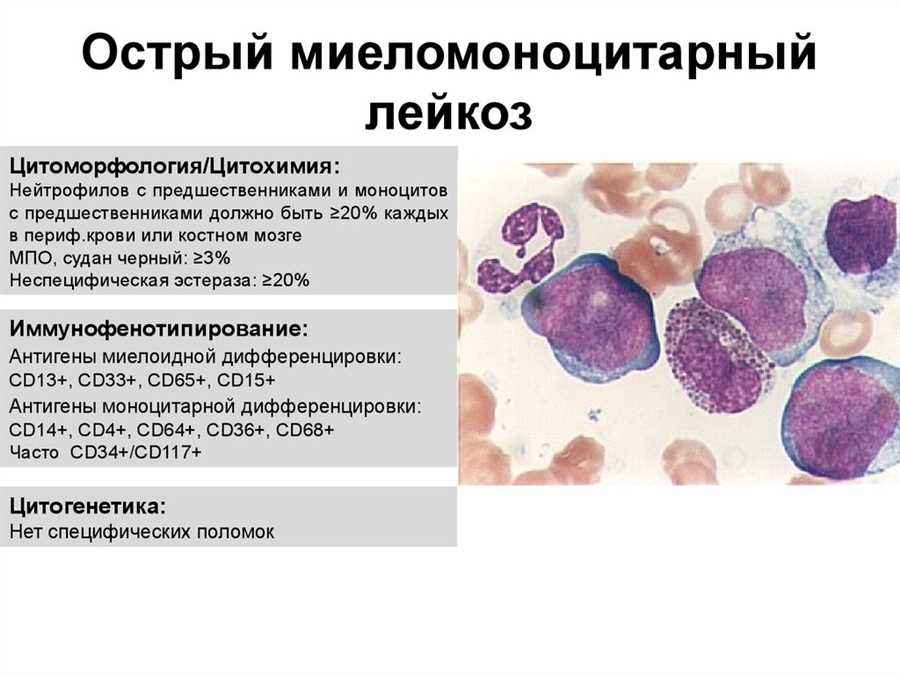
Поддерживающая терапия включает в себя комплекс мероприятий, направленных на поддержание ремиссии опосредованным или безопосредованным воздействием на опухоль и предотвращение рецидива острого миелобластного лейкоза.
Основными методами поддерживающей терапии являются:
- Химиотерапия: применение противоопухолевых препаратов после достижения ремиссии для уничтожения остатков опухолевых клеток и предотвращения их рецидива. Схемы химиотерапии и длительность курсов определяются в зависимости от риска рецидива и прогноза заболевания.
- Противоэмболическая терапия: предотвращение образования тромбов в сосудах и развития тромбоэмболических осложнений, таких как венозная тромбоэмболия или системная тромбоэмболия. Для этого могут применяться антикоагулянты, антиагреганты и компрессионные гольфы.
- Трансфузионная терапия: переливание эритроцитов, тромбоцитов или свежезамороженной плазмы для повышения уровня гемоглобина, тромбоцитов или факторов крови. Это особенно важно в случае развития анемии или тромбоцитопении.
- Профилактика и лечение инфекций: использование противомикробных препаратов для профилактики и лечения инфекций, особенно в периоды иммунодепрессии, связанной с химиотерапией.
- Психологическая поддержка: оказание психологической поддержки пациенту и его близким, так как острый миелобластный лейкоз может вызывать эмоциональное напряжение и стресс. Психологическая поддержка помогает пациенту справиться с эмоциональными трудностями, связанными с болезнью и лечением.
Реабилитация после острого миелобластного лейкоза включает физическую реабилитацию, профессиональную реабилитацию и социальную реабилитацию. Физическая реабилитация включает в себя восстановительные упражнения, программы физической активности и рекомендации по здоровому образу жизни.
Профессиональная реабилитация направлена на возвращение пациента к работе после лечения. Это может включать профессиональную ориентацию и переквалификацию пациента в случае необходимости.
Социальная реабилитация включает в себя помощь пациенту в восстановлении социальных связей, адаптацию к новой жизненной ситуации и поддержку при возвращении в общество после лечения.
Перспективы лечения острого миелобластного лейкоза
На протяжении последних десятилетий существенно прогрессировали методы лечения ОМЛ. Одной из основных перспектив в лечении является разработка новых целевых лекарств, которые специфически направлены на рост и размножение злокачественных клеток, минимизируя побочные эффекты на остальные клетки и ткани.
Важной перспективой лечения ОМЛ являются протоколы химиотерапии, которые комбинируют различные типы противоопухолевых препаратов. Это позволяет достичь максимального эффекта и уменьшить вероятность возникновения резистентности клеток к лекарствам.
Трансплантация костного мозга также является эффективным методом лечения ОМЛ, особенно в случаях высокого риска рецидива. В процессе трансплантации больной получает здоровые кроветворные клетки от донора, что помогает восстановить нормальную функцию костного мозга и излечить заболевание.
Необходимо отметить, что лечение ОМЛ является многофакторным и включает в себя не только медикаментозную терапию, но и сопутствующую поддерживающую терапию, такую как трансфузии крови, противоинфекционная терапия и контроль побочных эффектов. Междисциплинарный подход и современные методы лечения позволяют повысить выживаемость пациентов с ОМЛ и значительно улучшить их качество жизни.
Профилактика острого миелобластного лейкоза
Здоровый образ жизни
Один из самых важных аспектов профилактики ОМЛ — это поддержание здорового образа жизни. Следующие рекомендации помогут укрепить иммунную систему и уменьшить риск развития лейкоза:
- Регулярные физические упражнения, такие как ходьба, бег или плавание, помогают поддерживать общую физическую форму и укреплять иммунную систему.
- Правильное питание с богатыми витаминами и минералами продуктами, такими как фрукты, овощи, злаки и магазинные продукты с низким содержанием жира, помогает поддерживать здоровую иммунную систему.
- Избегайте курения и употребления алкоголя. Курение и употребление алкоголя являются известными факторами риска развития различных видов рака, включая лейкоз.
Предостережения на рабочем месте
Некоторые химические вещества и радиация могут увеличить риск развития ОМЛ. При работе с такими веществами должны соблюдаться все необходимые меры безопасности, такие как использование средств индивидуальной защиты, проветривание помещений и установка специальных систем очистки воздуха.
Регулярные медицинские осмотры
Регулярные медицинские осмотры являются основой профилактики различных заболеваний, включая рак. Раннее обнаружение ОМЛ повышает шансы на успешное лечение. Рекомендуется проходить регулярные обследования, особенно при наличии факторов риска или наследственности.
В целом, профилактика острого миелобластного лейкоза требует соблюдения здорового образа жизни, предостережений на рабочем месте и регулярных медицинских осмотров. Соответствие этим рекомендациям поможет уменьшить риск развития ОМЛ и поддерживать общее здоровье организма.






